7 fouten in uw patiënttevredenheidsonderzoek
Door Wouter Krusemann (Patiëntenreview)
1: Een onderzoek als doel op zich
Veel praktijken meten tevredenheid 'omdat het er nu eenmaal bij hoort'. Voorkom te allen tijde dat onderzoek een doel op zich wordt. Alleen wanneer je inziet dat het een middel is dat je op de juiste weg brengt naar loyale patiënten, zal het écht een verschil gaan maken. Anders is het voor alle betrokkenen een verspilling van tijd en geld. En dat is zonde natuurlijk.
2: Eenmalig onderzoek
Wanneer je er als praktijk voor kiest patiënttevredenheid te gaan meten, moet je beseffen dat dit niet iets is wat je eenmalig doet. Nog te vaak doen praktijken een duur en tijdrovend onderzoek, worden de resultaten één keer doorgelezen en gaat iedereen weer verder alsof er niks gebeurd is. Wil je hier als praktijk écht serieus mee aan de gang? Dan houd je de volgende herhalende stappen voor ogen:
- Feedback vragen.
- Verbeteringen doorvoeren.
- Vragen of de verbeteringen als positief ervaren zijn.
Alleen dan kan het voor een fundamentele verandering binnen de organisatie zorgen.
3: Geen draagvlak binnen de praktijk
Een tijdje geleden sprak ik iemand die een hekel had aan het jaarlijkse patiënttevredenheidsonderzoek binnen haar praktijk. “Eén keer per jaar horen we achteraf dat er een onderzoek is uitgevoerd en worden de zaken die achterblijven onder een vergrootglas gelegd. De zweep gaat erover, zonder dat er constructief gekeken wordt hoe we dit met elkaar kunnen verbeteren." Wanneer dit door medewerkers zo ervaren wordt, zullen zij ook snel gaan zoeken naar excuses. Men krijgt het gevoel zich te moeten verantwoorden voor de resultaten. Zorg er daarom voor dat het leeft in de hele organisatie en dat iedereen toegang tot de resultaten heeft. Vanaf dat moment wordt het ook leuk en uitdagend om met de feedback aan de slag te gaan en de keer erna een hogere score te behalen.
4: Anoniem onderzoek
Vroeger was een patiënttevredenheidsonderzoek bijna standaard anoniem. Het grote nadeel was dan ook dat de resultaten weinig achtergrond gaven. Het kon zelfs leiden tot een scheve perceptie binnen de praktijk; het gevoel hebben dat het goed gaat, terwijl de trouwste patiënten het meest ontevreden zijn. Zorg er daarom voor dat de resultaten te herleiden zijn. Op die manier kunnen deze als 'early warning system' dienen, waardoor je weet welke patiënten de komende tijd extra zorg nodig hebben. Daarbij vinden mensen het tegenwoordig ook absoluut niet meer eng om met naam en toenaam hun mening te verkondigen. Op Facebook doet men niet anders.
5: Geen terugkoppeling op de feedback
Als je mensen vraagt waarom zij zelden deelnemen aan een patiënttevredenheidsonderzoek, dan is het antwoord regelmatig: "Er wordt toch niks mee gedaan". Dus wat doen jullie momenteel met de resultaten? Worden die één keer doorgelezen en liggen deze vervolgens in een la naar stof te happen? Of worden er actiepunten geformuleerd en krijgt de patiënt terugkoppeling op welke manier er met zijn feedback aan de gang wordt gegaan? Wanneer je voor de laatste oplossing kiest, gaat feedback écht leven in je praktijk. Daarnaast weet je zeker dat de patiënt de volgende keer weer mee zal doen als je het vraagt.
6: Onpersoonlijke benadering
"Namens uw leverancier X willen wij van Y Research u vragen de volgende vragenlijst in te vullen." Heel veel onpersoonlijker wordt het niet. Grofweg kan je van te voren het aantal ingevulde vragenlijsten als volgt berekenen:
- Uit naam van een onbekend researchbureau: laag.
- Uit naam van een collega waar de klant nooit mee samenwerkt: gemiddeld.
- Uit naam van de contactpersoon waar de klant regelmatig contact mee heeft: hoog.
- Uit naam van de contactpersoon inclusief profielfoto? Extreem hoog!
Hoeveel moeite is het nu helemaal om de patiënt het gevoel te geven dat je écht geïnteresseerd bent in zijn mening en dit persoonlijk te vragen?
7: Eindeloze vragenlijst
Wellicht de grootste doodzonde: denken dat je patiënt verder niets te doen heeft en hem of haar een eindeloze vragenlijst voorleggen. Natuurlijk wil je antwoord krijgen op de vraag waar kansen op verbeteringen liggen, maar een vragenlijst van 20 minuten is dat zeker niet. Praktijken doen gemiddeld slechts één keer per jaar een patiënttevredenheidsonderzoek. Dit is ook meer dan logisch als je kijkt naar de gigantische boekwerken die vaak gevraagd worden in te vullen. Waarom zou je niet werken met een beduidend kortere vragenlijst, waardoor het ook prima wordt de patiënt wat vaker om een update te vragen om te zien of je op de goede weg bent?
Maar hoe kan het dan wel?
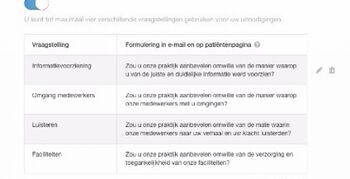
Soms biedt één vraag te weinig diepgang. Als praktijk wil je weten waarom patiënten tevreden zijn en waar deze patiënttevredenheid op is gebaseerd. Dat snappen we. Daarom stellen we u voor aan Multi Question Setting ookwel MQS:
In plaats van uw patiënten te vragen of ze meerdere vragen willen beantwoorden verdelen we de vragen willekeurig in de uitnodiging. Door patiënttevredenheid te blijven meten met een vraagstelling garanderen we een hoge invulratio en maakt het eenvoudig te analyseren. Daarbij is de patiëntbelasting minimaal. Indien gewenst kan de patiënt altijd later nog meerdere vragen over de tevredenheid invullen. Maar alleen als de patiënt daar toe bereid is.
We leggen willekeurig elk van uw patiënten een verschillende vraag voor, zo krijgt u eenvoudig meer inzicht per criteria. U bepaalt natuurlijk zelf op welke criteria u meer inzicht wilt ontvangen. Dit kunt u zelf instellen, of u laten leiden door criteria vanuit uit branche of beroepsvereniging.
Stel: u scoort gemiddeld een 3,7 uit 5 op wachttijd. Maar wat zegt deze score? Het wordt pas interessant wanneer de tevredenheid over verloop van tijd analyseert. Daaruit blijkt wellicht dat dit cijfer sinds twee weken enorm gedaald is. Of door te filteren op zorgverlener blijkt dat een arts heel laag scoort op wachttijd. Als laatste kunt u de criteria ook vergelijken met andere zorgverlener die dit zelfde criteria hanteren.
Wilt u nu ook efficiënter tevredenheid meten onder uw patiënten, meer inzicht krijgen in de tevredenheid zonder hiervoor uw response rate te moeten verlagen? Neem dan eens contact met ons op via info@patientenreview.nl of via www.patientenreview.nl
Bij het thema van dit artikel betrokken organisaties
Meer artikelen met dit thema
Reviews in de zorg zijn altijd zinvol
26 feb om 15:00 uur5 minMascha van Wermeskerken over het strategisch jaarplan: ‘Het ideale plaatje helder op het netvlies van het team’
15 feb om 14:47 uurMascha van Wermeskerken, eigenaar van Dentiness, is praktijkmanagementcoach en -adviseur voor het…
Ellen Wilterdink (Tandzorg Haaksbergen) over samengaan van praktijken: ‘Basis gelegd voor verdere groei’
29 nov 2023 5 minEllen Wilterdink, vestigingsmanager van Tandzorg Haaksbergen, vertelt over de ‘verhuizing, verbouwing en…
Een positief gezonde organisatie worden: welke stappen zet je in de praktijk?
29 nov 2023 5 minVoor de invoering van het model ‘positieve gezondheid’ in de praktijk is het belangrijk dat je de filosofie ook…
Weg met 'preventie, preventie, preventie'?
17 nov 2023 3 minPreventie, preventie, preventie. In de moderne tandheelkundige praktijk is de nadruk op preventieve zorg…
Mascha van Wermeskerken bij Mondzorgpraktijk Anno Nu: ‘Meters maken met een helder strategisch praktijkplan’
9 nov 2023 6 minMascha van Wermeskerken laat tijdens Mondzorgpraktijk Anno Nu (op 9 december) zien hoe je als praktijk een…
MOVES bij Fysiopraktijk Anno Nu: 'We helpen praktijken tot actie over te gaan’
30 okt 2023 5 minEveline van der Herberg en Di-Janne Barten, onderzoekers van Hogeschool Utrecht, verzorgen bij Fysiopraktijk…
Algemene praktijk én StartSmiling-orthodontie van Leo van Lier: Positief op de kaart met ReviewCollect
26 okt 2023 4 minTandarts Leo van Lier runt een algemene praktijk met een grote voorliefde voor orthodontie in Eindhoven-Acht.…










Reactie toevoegen